Invecchiamento e patologie croniche
Gli anziani rappresentano la frazione di popolazione che a livello globale ha subito il maggior tasso di crescita negli ultimi decenni. Se agli inizi del ‘900 un individuo su 20 aveva 65 anni, oggi siamo arrivati a un soggetto su 6 e nel 2050 arriveremo a uno su 4.
Il cambiamento demografico sarà ancora maggiore per i soggetti con 80 o più anni che diventeranno nel 2050 il 20-25% di tutta la popolazione nei paesi industrializzati. Questo incremento dell’aspettativa di vita è il risultato di diversi fattori:
- progresso della medicina
- miglioramento degli stili di vita
- disponibilità di farmaci innovativi ed efficaci
- implementazione di un migliore stato sociale
L’invecchiamento ha però aumentato il numero di persone affette da malattie croniche, spesso multiple.
Il termine di multimorbilità definisce quei soggetti in cui sono presenti due o più malattie croniche contemporaneamente. La prevalenza della multimorbilità nei soggetti anziani è stata stimata intorno al 60%, ma è molto variabile in funzione dell’età e dei contesti considerati.
La multimorbilità rende spesso necessario l’uso di farmaci multipli (politerapie) nella maggior parte dei casi sperimentati su soggetti giovani-adulti e affetti da una singola malattia.
Ci si trova quindi a utilizzare cronicamente su pazienti molto anziani e molto compromessi farmaci che sono stati sperimentati su pazienti con età e caratteristiche molto diverse.
Sebbene non esista una definizione assolutamente condivisa di politerapia, quella maggiormente utilizzata nella letteratura scientifica è quella che definisce l’uso concomitante di 5 o più farmaci.
La #multimorbilità spesso comporta #politerapia con farmaci frequentemente sperimentati su giovani-adulti affetti da una singola malattia. Ci si trova a utilizzare farmaci testati su pazienti con età e caratteristiche diverse | #ECM Share on XInvecchiamento e rischio di tossicità dei farmaci
Gli effetti dell’invecchiamento sulla farmacocinetica e farmacodinamica sono complessi. Dipendono da numerosi fattori, tra cui la composizione della massa corporea, lo stato di salute dei diversi organi e l’attività dei sistemi enzimatici.
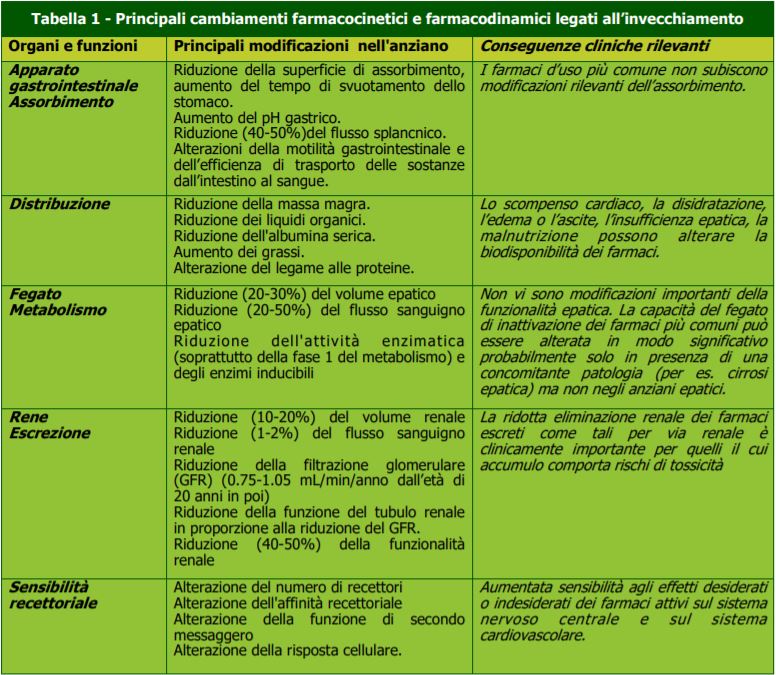
Alcuni processi, come l’assorbimento intestinale, la distribuzione o il legame alle proteine plasmatiche risultano solo scarsamente alterati. Altri come l’eliminazione renale risentono maggiormente dell’invecchiamento e possono comportare modificazioni importanti nella cinetica di un farmaco.
Nel contesto clinico gli effetti dell’invecchiamento sui parametri farmacocinetici devono tenere in considerazione lo stato di salute degli organi, come ad esempio la possibile compromissione della funzionalità epatica e renale o la possibile fragilità del soggetto, che possono amplificare notevolmente qualunque effetto prodotto dall’età sulla cinetica e sull’effetto di un farmaco. Infine con l’aumentare dell’età si osserva, in genere, un aumento della sensibilità ai farmaci, parallelamente a una riduzione dei processi di compensazione omeostatici.
Questi cambiamenti fisiologici legati all’invecchiamento tendono in genere a aumentare il rischio di tossicità dei farmaci e per questo motivo i dosaggi nelle persone anziane sono normalmente ridotti.
Numerosi studi epidemiologici hanno infatti dimostrato che gli anziani hanno un rischio quasi doppio, rispetto ai soggetti più giovani, di sviluppare patologie iatrogene. Per questa ragione, come raccomandazione generale, nel paziente anziano si dovrebbe sempre iniziare un trattamento con una dose bassa di farmaco, titolando il dosaggio finale sulla base della tollerabilità individuale.
Numerosi studi epidemiologici dimostrano che gli anziani hanno un rischio quasi doppio, rispetto ai soggetti più giovani, di sviluppare patologie iatrogene | #ECM #Farmacisti #Politerapia Share on XRischi associati alla politerapia

È noto che ai dosaggi normalmente utilizzati per l’adulto, molti farmaci possono produrre un effetto “maggiore” nell’anziano, determinando paradossalmente effetti indesiderati.
A ciò si aggiunge la politerapia, che rappresenta un importante fattore di rischio per:
- uso inappropriato dei farmaci
- errori terapeutici
- scarsa aderenza alle terapie
- rischio di sviluppare reazioni avverse e interazioni tra farmaci
- comparsa di sindromi geriatriche (delirium, cadute, incontinenza, disturbi alimentari, deterioramento cognitivo e disabilità)
- un aumento dei costi assistenziali.
La politerapia può anche innescare o essere il risultato di un approccio sbagliato ai problemi di tossicità da farmaci, come nel caso del fenomeno noto come cascata prescrittiva.
Si innesca in seguito al mancato riconoscimento di un evento avverso come reazione avversa da farmaci, per cui, invece di sospendere il farmaco responsabile, ne viene prescritto un altro per trattare lo specifico disturbo e così via innescando un circolo vizioso che oltre a portare alla prescrizione di farmaci inutili, può seriamente mettere a rischio la salute del malato.
La #politerapia può innescare o essere il risultato di un approccio sbagliato ai problemi di tossicità da #farmaci, come nel caso del fenomeno noto come #CascataPrescrittiva | #ECM #Farmacisti Share on X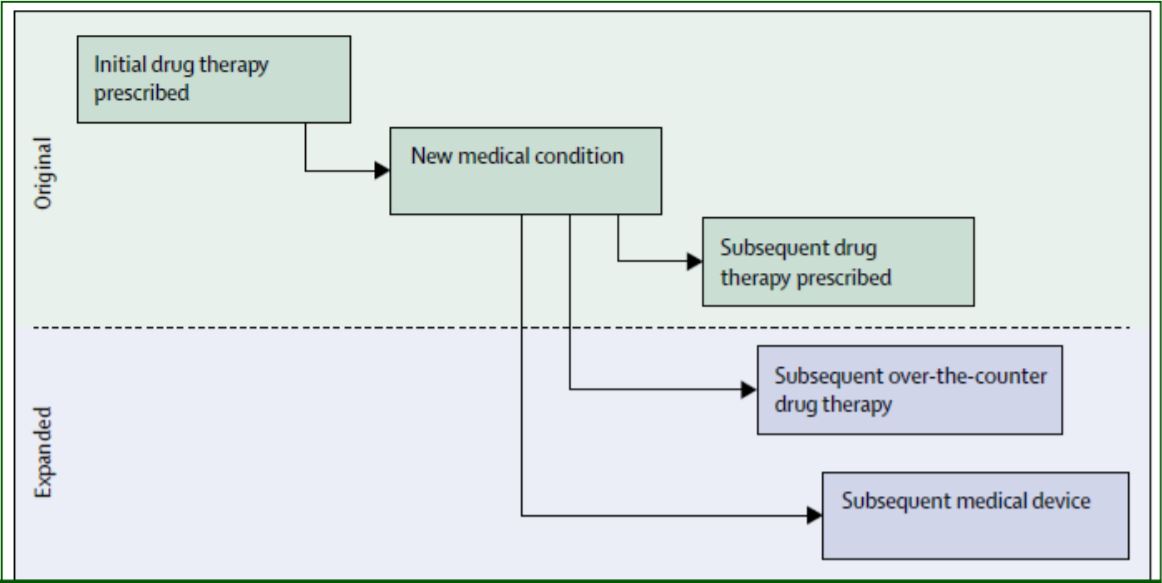
Farmaci potenzialmente inappropriati nell’anziano
Una delle conseguenza della politerapia è l’aumentato rischio di esposizione a farmaci potenzialmente inappropriati. Un farmaco è potenzialmente inappropriato quando:
“Il rischio di sviluppare eventi avversi supera il beneficio atteso dal trattamento, soprattutto se e disponibile un’evidenza scientifica a supporto di un’alternativa di trattamento più sicura e/o efficace per la stessa condizione clinica”.
Criteri per valutare il rapporto beneficio-rischio sfavorevole per il paziente anziano
Sono stati elaborati diversi strumenti per valutare la presenza di farmaci con un rapporto di beneficio-rischio sfavorevole per il paziente anziano. I criteri di Beers sono stati proposti negli USA e la prima versione è stata elaborata nel 1991. Consistono in elenchi di farmaci da evitare o usare con cautela. Le raccomandazioni sono da ritenersi applicabili nei soggetti con età ≥ 65 anni.
Esistono diversi strumenti per valutare la presenza di farmaci con rapporto di beneficio-rischio sfavorevole per il paziente anziano. I #CriterDiBeers hanno origine negli USA e la prima versione risale al 1991 | #Politerapia Share on XAnalogamente ai Beers i criteri di STOPP (Screening Tool of Older Person’s Prescriptions) sono stati elaborati e proposti da un gruppo di esperti irlandesi e la prima versione è stata pubblicata nel 2008. I criteri STOPP sono suddivisi in 13 aree clinico/terapeutiche e consistono in elenchi di farmaci da evitare o usare con cautela. Anche in questo caso le raccomandazioni sono da ritenersi applicabili nei soggetti con età ≥ 65 anni e sono applicabili a diversi contesti di cura.
I criteri di #STOPP sono stati elaborati e proposti da un gruppo di esperti irlandesi, la prima versione è stata pubblicata nel 2008. I criteri STOPP sono suddivisi in 13 aree clinico/terapeutiche | #ECM #Politerapia #Farmacisti Share on XContestualmente gli stessi autori hanno proposto i criteri START: (Screening Tool to Alert doctors to Right Treatment) che identificano le prescrizioni utili in determinate condizioni cliniche e potenzialmente omesse. Sono suddivisi in 9 sezioni e permettono di identificare i farmaci potenzialmente utili nei soggetti anziani.
i #CriteriSTART identificano le prescrizioni utili in determinate condizioni cliniche e potenzialmente omesse. Sono suddivisi in 9 sezioni | #Politerapia #ECM #Farmacisti Share on XLa politerapia e le interazioni tra farmaci
Un’altra delle conseguenze più comunemente associate alla politerapia è il rischio di interazioni pericolose tra farmaci.
Un’interazione tra farmaci si verifica quando la risposta alla somministrazione contemporanea di due o più farmaci è diversa da quella attesa sulla base degli effetti noti dei farmaci somministrati singolarmente.
Sono ancora pochi gli studi che hanno valutato l’impatto e il reale significato clinico delle interazioni.
Inoltre, in relazione al contesto clinico in cui sono state studiate e agli strumenti utilizzati per la loro identificazione e valutazione, la frequenza delle potenziali interazioni varia dal 6% per quanto riguarda i pazienti ambulatoriali al 53% per quelli istituzionalizzati.
#Politerapia: i soggetti più a rischio di interazioni gravi sono i pazienti che utilizzano contemporaneamente un alto numero di farmaci. Gli anziani rappresentano la popolazione più sensibile alle reazioni avverse da farmaci | #ECM Share on XI soggetti maggiormente a rischio di interazioni gravi sono senza dubbio coloro che utilizzano contemporaneamente un alto numero di farmaci. Gli anziani rappresentano inoltre la popolazione maggiormente sensibile alle reazioni avverse da farmaci. Rappresentano quindi la popolazione su cui è molto importante mantenere più alta l’attenzione al fine di evitare gravi reazioni avverse conseguenti ad interazioni.

Ruolo del farmacista
Il farmacista ha un ruolo importante nella valutazione periodica delle terapie assunte cronicamente dai soggetti anziani.
In sinergia con il medico di medicina generale, potrebbe così giocare un ruolo essenziale nel semplificare i regimi terapeutici troppo complessi di soggetti anziani con patologie croniche. La decisione di sospendere un trattamento (deprescribing) è infatti da considerarsi un atto medico, ma il lavoro di revisione della terapia potrebbe essere effettuato dal farmacista attraverso l’impiego di adeguati strumenti ponendosi come obiettivo quello di identificare i farmaci più adatti agli obiettivi di cura del soggetto.
A questo scopo gli strumenti di valutazione dei rischi associati a interazioni o a farmaci inappropriati possono rappresentare un utile strumento di supporto nel processo di revisione della terapia e nelle scelte prescrittive.
Il #deprescribing è un atto medico, ma la revisione della terapia potrebbe essere effettuata dal #farmacista con l’impiego strumenti adeguati avendo come obiettivo quello di identificare i farmaci più adatti | #Politerapia Share on XÈ utile ad esempio ricordare che non tutte le interazioni richiedono necessariamente la sospensione di uno dei due farmaci coinvolti. Spesso è sufficiente un aggiustamento del dosaggio o dei tempi di somministrazione.
Sei un Farmacista? Iscriviti subito al Percorso Formativo Professione Farmacia per avere 40 crediti ECM
Articolo tratto dalla lezione del corso ECM Professione Farmacia
CONTATTACI SUBITO e richiedi la versione integrale della lezione “Revisione della terapia e deprescrizione nell’anziano politrattato” del Dr. Luca Pasina


